慢性疾患の指標
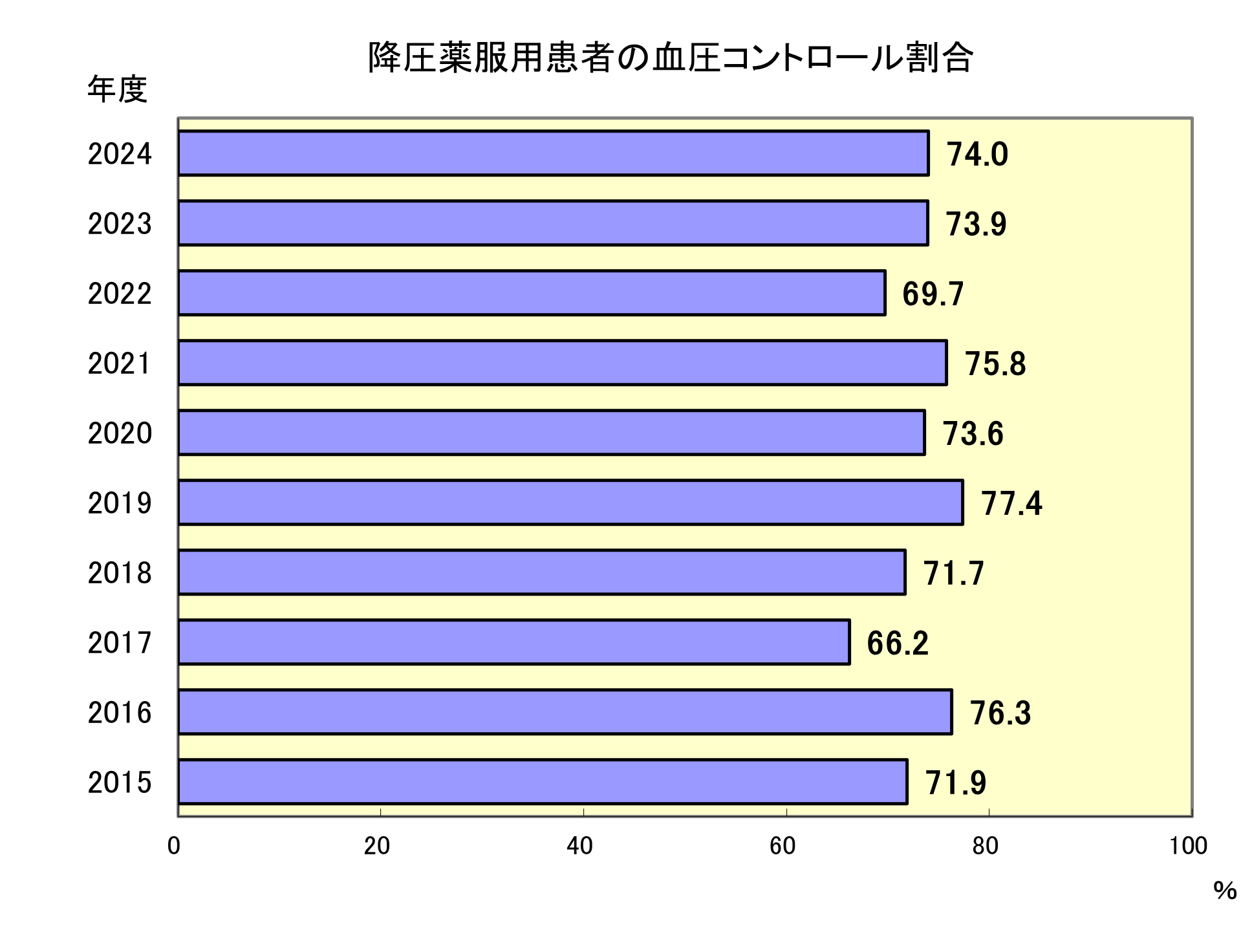
降圧薬服用患者の血圧コントロール割合
- 分子・分母
- 分子:血圧コントロールの目標値を達成している患者数(140/90未満)
分母:降圧薬が処方された患者件数 - 備考(除外項目等)
- 降圧薬の血圧コントロール割合を4半期ごとに連続して測定しています。ホームページに掲載するにあたり10月から12月のデータをその年度の代表値していました。但し、2015年度は代表値を7月から9月の間のデータに変更しています。2017年は9月から11月のデータで集計しています。
- 指標の説明
- 本邦の高血圧患者は約4,000万人と言われ、高血圧症は脳卒中や心疾患の発症予防、死亡の回避にとって重要な健康問題です。一方、その重要性にも関らず、プライマリケアの現場での血圧管理は必ずしも十分ではありません。高血圧の病態の把握、合併症の評価と対策、病態に対応した降圧薬の選択、コントロール目標値の達成など、高血圧の管理にはきめ細かな対応が求められます。地域住民の最大の健康リスクである高血圧症のコントロールは、プライマリケアの現場の重要な診療課題です。
考察
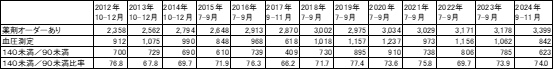
上記、考察内にある表に見られるように、調査時期が年度によって異なります。調査当初は10月~12月に実施していましたが、2023年度までは7~9月、2024年度は9~11月に実施しています。
当院の降圧薬投与者(上記表の薬剤オーダーあり)は年々増加していますが、血圧測定者は年々減少しています。血圧140/90未満を目標値とした場合は70%を越える患者が目標達成出来ています。
2025年度は、目標数値に達していない残り約30%の患者について、栄養指導も適宜介入しながら、看護師・保健師が減塩指導や降圧薬の服薬状況を確認し、正しい血圧測定の方法(時間帯・環境)や、血圧手帳の記載を含めた自己管理の重要性を伝えていきます。
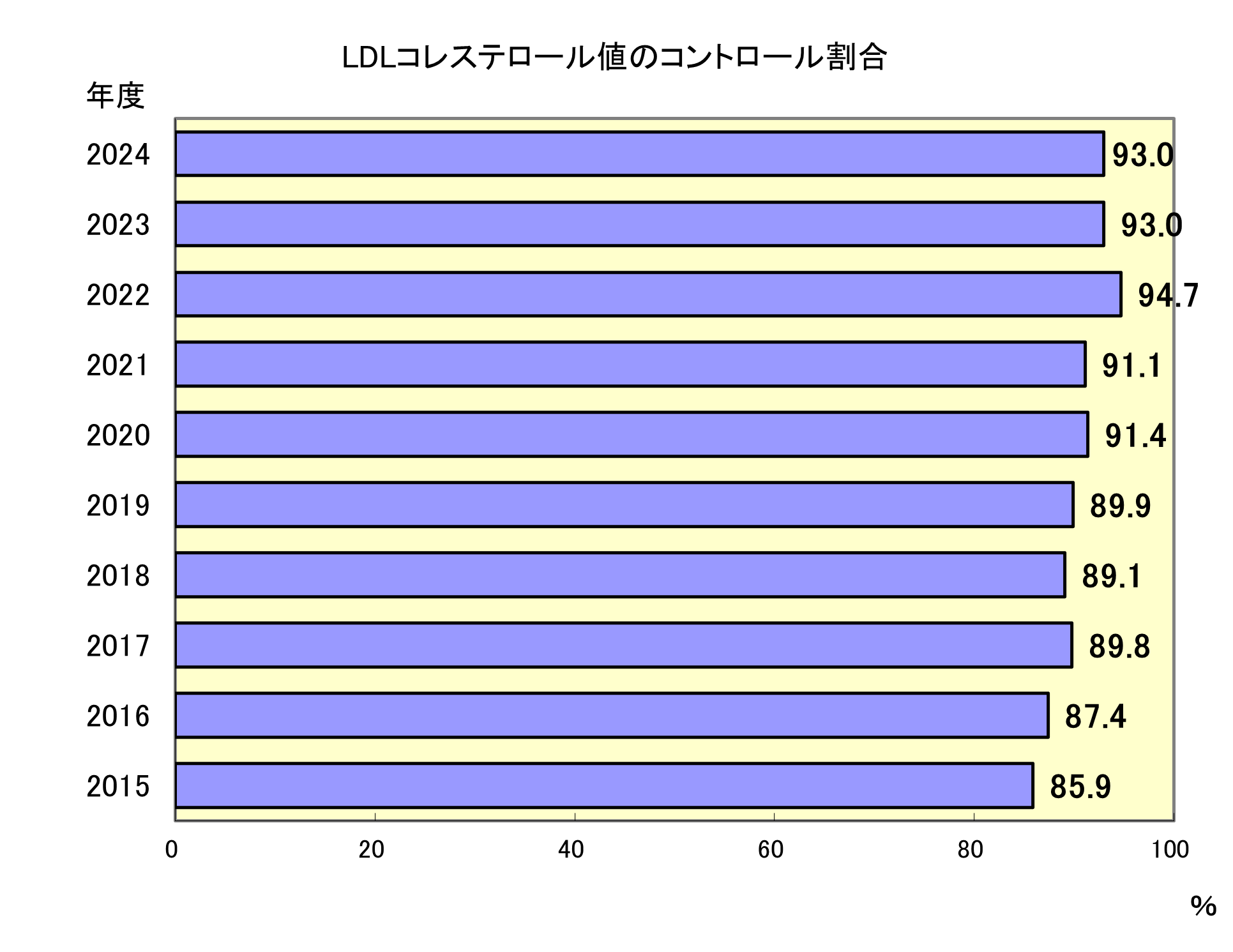
LDLコレステロール値のコントロール割合
- 分子・分母
- 分子:LDLコレステロール値の最終検査結果値が140mg/dL未満の患者数
分母:脂質異常症の薬剤投与のある患者数 - 備考(除外項目等)
- LDL降圧薬のコントロール割合を6ヵ月ごとに連続して測定しています。ホームページに掲載するにあたり下半期のデータをその年度の代表値としました。
- 指標の説明
- 脂質異常症は、心筋梗塞や脳血管障害など心血管合併症の危険因子のひとつです。中でもLDLコレステロール(LDL-C)はいわゆる悪玉コレステロールと呼ばれ、心血管合併症予防の重要なターゲットとなります。「動脈硬化性疾患予防のガイドライン」では、LDLコレステロールの管理目標をリスクにより層別化していますが、当院では便宜上LDLコレステロール140mg/dL未満を質指標のコントロール基準として採用しています。
- 考察
- 2019年度まではコントロールの割合が9割未満でしたが、2020年度以降は9割以上を維持しています。脂質異常症は、指標の説明にあるように心筋梗塞や脳血管障害など心血管合併症の危険因子のひとつと言われており、保健指導数を増やし、合併症を予防していく必要があります。
保健師外来では、脂質異常症に関する食生活・運動習慣に関する指導を行っています。それに加えて、2025年度は患者さん1人ひとりに合わせた個別性のある療養計画書の作成・指導をすすめます。
今後も、医師・栄養士と協力しながら、情報共有を行い、脂質異常症の指導数増加を目指します。
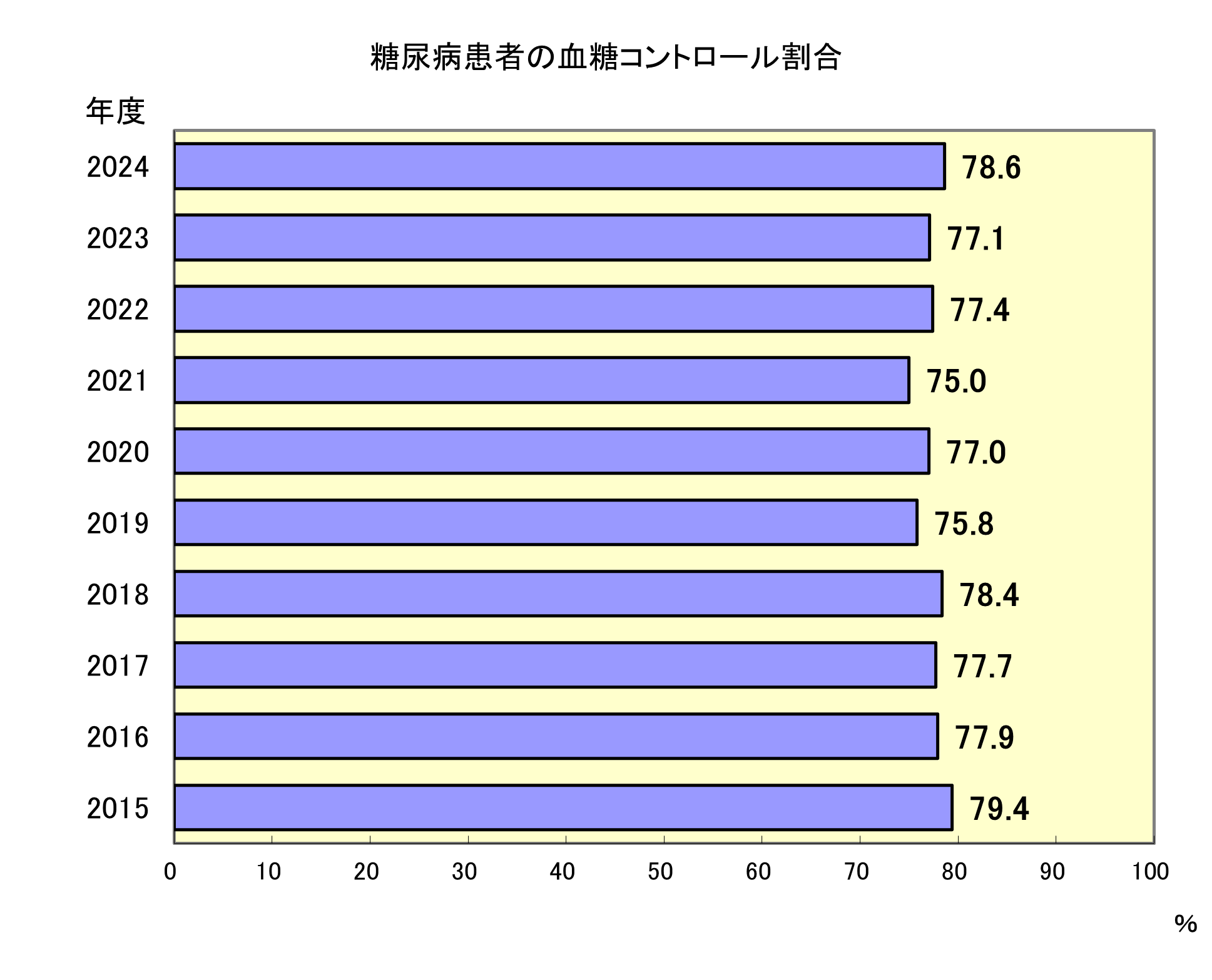
糖尿病患者の血糖コントロール割合
- 分子・分母
- 分子:HbA1c<8.0%(NGSP)を達成した患者件数
分母:インスリン製剤または経口血糖降下薬が処方された患者件数 - 備考(除外項目等)
- 糖尿病患者の血糖コントロール率を四半期ごとに連続して測定しています。ホームページに掲載するにあたり10月から12月のデータをその年度の代表値としました。
- 指標の説明
- ヘモグロビンA1c(HbA1c)は、過去1~2ヶ月の平均血糖値を数値化した血糖コントロール状態を示す指標です。糖尿病に関する多くの疫学研究から、血糖コントロールが良好であるほど合併症(細小血管症)の発生・進展が減少するといわれています。
糖尿病のコントロール目標とされるHbA1cの値が、2013年の第56回日本糖尿病学会年次学術集会において定められました。さらに2016年には、高齢者糖尿病の血糖コントロール目標も決定されました。これに伴い、医療の質指標も従来のHbA1c7.0%未満から8.0%未満に変更しました。 - 考察
- 2024年度の糖尿病治療を受けた患者で、HbA1c8.0%未満を達成した割合が2024年度は78.6%で、昨年より1.5ポイント増加しました。
2015年度から数値は増減を繰り返していますが、直近10年を通してほぼ横ばいを経過しています。近年は若年者の糖尿病患者も増加しているため、今後は年齢別に血糖コントロールの状況を確認し患者教育に取り組んでいく必要があります。
なお、この期間に薬剤投与がされているにも関わらずHbA1cの測定がされていなかった患者は、2020年度までは190名前後でしたが、2021年度204名(17.9%)、2022年度276名(18.8%)、2023年度260名(18.1%)、2024年度 158名(9.4%)と2024年度は非検査率が減少しました。少なくとも4半期に1度は血糖コントロールを評価する検査計画等の改善が必要です。本指標の重要性を診療部へも再周知し、HbA1c8.0%未満を達成する患者数の向上を目指します。糖尿病外来では、保健師や栄養士、糖尿病療養指導士等のチームで、療養指導・個別指導を行っています。年齢や認知機能、使用薬剤によりHbA1C目標範囲が異なるため、個別の目標値に応じた指導を行うようにしています。また、糖尿病による合併症の有無を確認しつつ、適切な時期に他診療科の受診を案内し、合併症の予防・悪化の取り組みを行っています。
糖尿病患者の眼科受診率
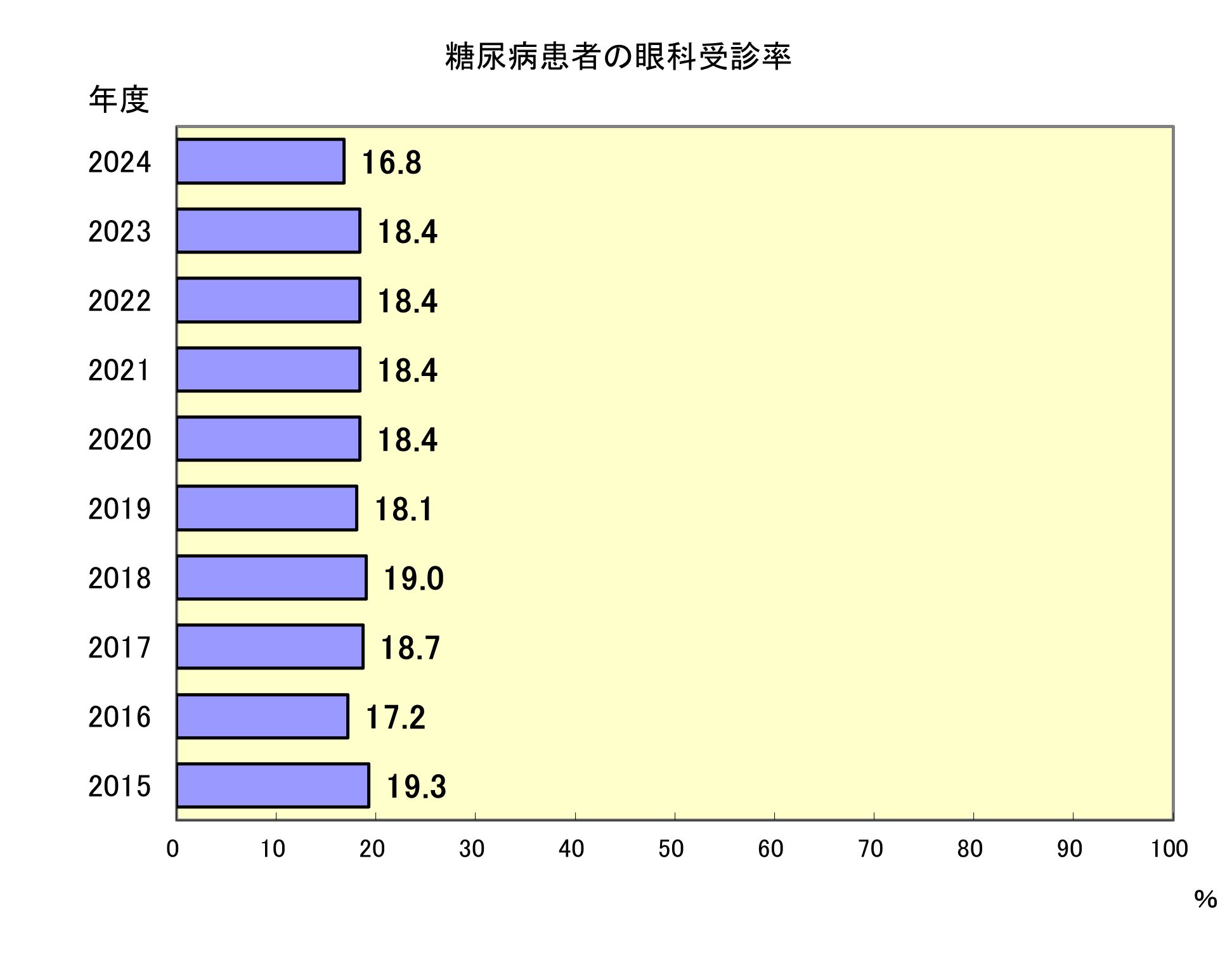
- 分子・分母
- 分子:1年間に当院眼科を受診した患者数
分母:血糖降下薬を使用している患者数 - 指標の説明
- 糖尿病患者は長期間持続する高血糖、脂質異常、高血圧などにより様々な合併症を併発してきます。網膜症はその代表的な合併症のひとつであり、放置すれば失明など重大な結果を招きます。その予防には早期発見と適切な対処が求められますが、日本糖尿病学会編「糖尿病診療ガイド」(2022-2023)では、眼科医に定期的診察を依頼することを推奨しています。このガイドでは受診間隔を網膜症なしから単純網膜症(初期)は1回/6~12ヵ月、増殖前網膜症(中期)は1回/2ヵ月、増殖網膜症以降は1回/1ヵ月と提案していますが、質指標としては最低年1回の眼科受診を指標として取り上げました。この測定結果については他院の眼科に受診している患者は拾い上げていないことを考慮して解釈する必要があります。
- 考察
- 2024年度の眼科受診率は16.8%でした。
糖尿病患者の眼科受診は、最低でも年1回は必要と考えています。糖尿病外来では誕生日の時期に保健師が介入し、眼科受診について確認しています。最終受診が不明な場合や1年以上経過している場合は、積極的に眼科受診を勧めており、「糖尿病眼手帳」とともに眼科受診の必要性を説明した案内をお渡ししています。しかしながら、なかなか受診には繋がっていない現状があります。医師・コメディカルがチームとして眼科受診への啓蒙活動が必要だと考えています。その一環として、2024年度には、糖尿病性網膜症の学習会を開催し、保健師だけでなく、看護師も診察後や問診時に眼科受診を促す取り組みをしています。
他医療機関を受診している方も一定数おられることから、他院での眼科受診を含めた評価が必要と考えています。糖尿病チームで検討を進め、今後も保健師、糖尿病チームで協力し、眼科受診促進に繋がる声かけを継続していきます。
糖尿病患者の尿中アルブミン測定率
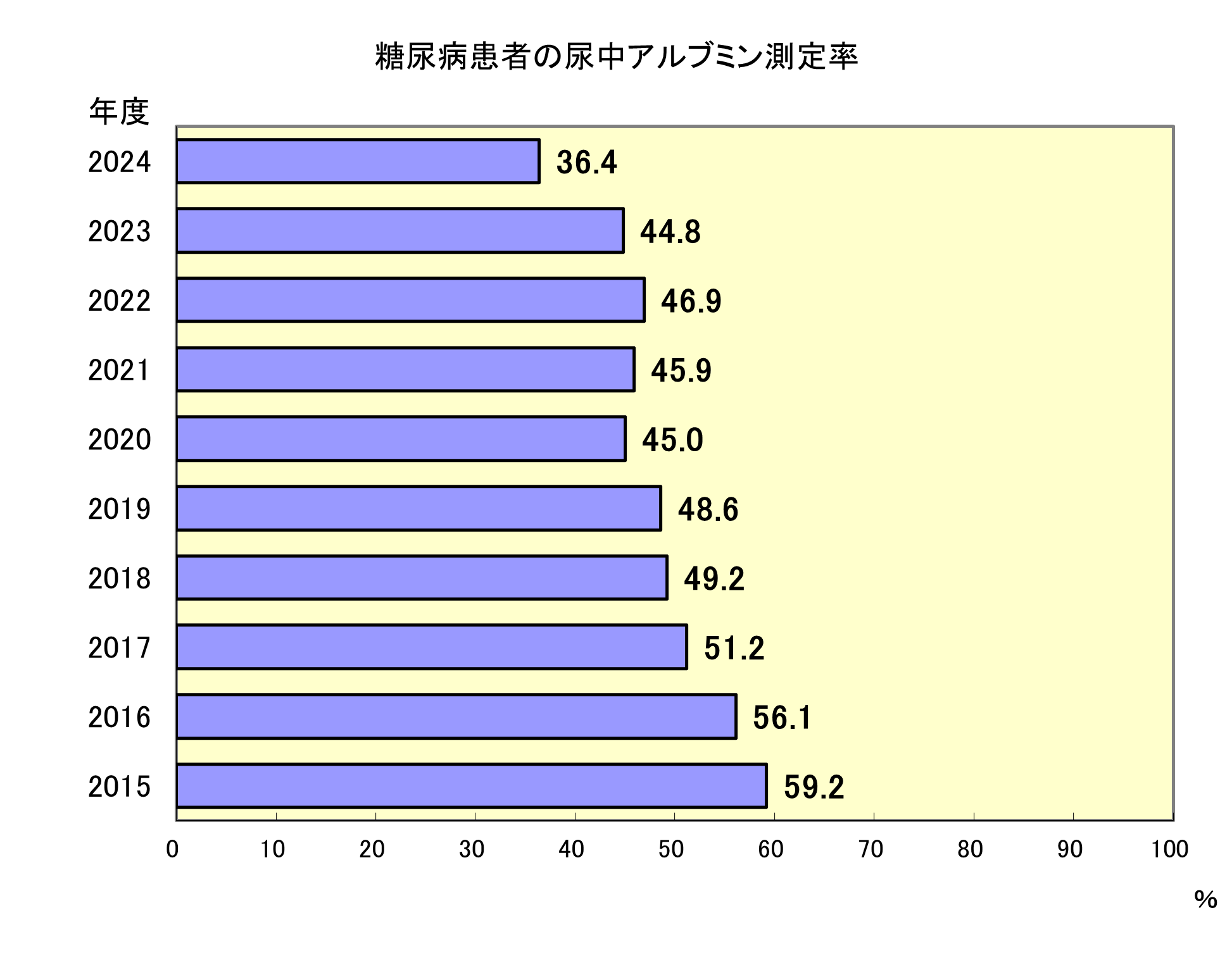
- 分子・分母
- 分子:1年間に尿中アルブミン排泄量測定を実施した患者数
分母:血糖降下薬を使用している患者数 - 指標の説明
- 糖尿病はしばしば腎病変を招き、腎不全・透析の原因となるばかりでなく、脳卒中や心疾患のリスクにもなります。当院の透析新規導入者の中でも、糖尿病は第1位を占めています。
このような重大な機能障害・疾病を予防するためには、初期の腎病変を早期発見し適切に対応することが求められます。日本糖尿病学会編「糖尿病治療ガイド」(2022-2023)は、尿中アルブミン排泄量測定を3~6ヶ月に1回定期的に行うことを推奨しています。糖尿病の管理指標のひとつとして最低年1回の測定を取り上げました。但し、既に蛋白尿が顕在化している患者については尿中アルブミン排泄量を測定する段階ではない場合もあり、実施されない場合もある点に留意して解釈する必要があります。 - 考察
- 2024年度の尿中アルブミン排泄量測定割合は、36.4%と過去最低の値になりました。
要因の1つとして、糖尿病患者の紹介が増えた一方で尿中アルブミンの測定には至っていないケースが多い事が上げられます。糖尿病の合併症である腎疾患の早期発見と治療を行う上で、本指標の重要性を診療部へ周知し測定率の向上を目指します。
また、一時途絶えていた「糖尿病透析予防」を2021年度から再開していますが、糖尿病透析予防指導の実績は、2021年度7名、2022年度15名、2023年度13名、2024年度12名と指導件数はまだまだ少なく、多数存在する対象者に、どのように介入していくかが課題です。
尿中アルブミン値や腎機能に応じて腎臓内科に適切な時期に紹介を勧めていけるような連携が必要であると考えます。

