病理科

科の特色と業務内容
私たちは、直接患者様に接していませんが、診断・治療に直接・間接的に深く係わっています。 一人の患者様を中心とした臨床各科医師と臨床病理医・病理部との間の情報の共有と、 意志疎通に基づいた強い連携は、 正しい診断のもとに適切且つ最良の診療を行なうための必須条件とされます。 外科病理および病理解剖などの臨床病理学の研鑚に努め、 新しい知見の導入により診断制度の向上と業務内容の一層の充実に向けて、日々努力しています。
病理部では、以下のような診断業務を行っております。
- 生検や手術材料の病理組織診断
- 術中迅速診断
- 細胞学的診断
- 病理解剖 (剖検)
- 免疫染色検査 (乳腺エストロゲン、プロゲステロン、Her2 etc による評価分析)
- 腎蛍光抗体法
- 電子顕微鏡的診断
体制
病理医 2名 (非常勤医)
検査技師 3名 (国際認定 細胞検査士)
検査件数
組織診約2,000件、細胞診約5,000件、迅速診 25件、電顕 20件、免疫染色(ER、PgR、Her2判定 約150件
生検や手術材料の病理組織診断の実際


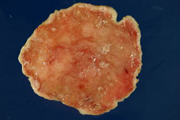
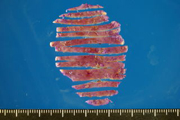





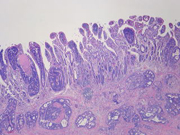
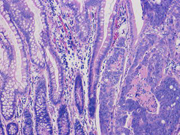
内視鏡室や手術室から各種臓器を図のようにして標本を作成して病変の左右広がり、進達度、転移の有無などを診断します。
術中迅速診断



手術中に切除範囲を決めたり、悪性か、良性の判定を行ない切除する部分を最小限で済ますこと、癌の最終的な確認など手術中でないとできない場合があります。そのような場合は、安全と精度を上げるため術中迅速検査が行われます。
細胞学的診断
人のからだから採取した細胞を顕微鏡で見て、がん細胞がないかどうかを調べる検査です。
正常な細胞とがん細胞は、顕微鏡でよく見るとその違いがあります。鋭く見極めながらがん細胞を見つけ出す、それが細胞検査士の仕事です。細胞検査士が“がん細胞、またはがんの可能性のある細胞”と判定し、病理診断を専門とする医師が最終的な診断を行ないます。このような資格を持つ医師を「細胞診指導医」といいます。私たち細胞検査士は、細胞診指導医と二人三脚で早期癌発見のため、日々の細胞診業務に奮闘しています。
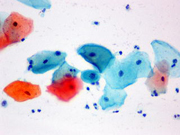
婦人科健診 細胞診
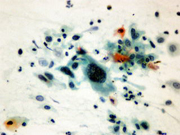
喀痰中に見られた癌細胞(呼吸器)
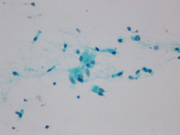
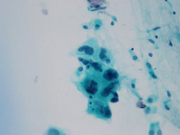
尿中に見られた移行上皮癌細胞
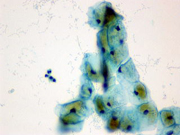

病理解剖 (剖検)
懸命の治療の甲斐なく不幸にも亡くなられる場合があります。 そういった患者さんや遺族の意思や好意によって亡くなった後も医療界発展のためにご自身の遺体を提供されることがあります。
死因の究明、治療効果の判定、希少な事例など体全身の病理学的検索を行うのが病理解剖です。 事例を通して正しい治療であったのか?他にできる選択肢はなかったのか?潜在的な疾患はなかったのか?などを解剖、形態的変化、生化学的変化、免疫学的変化、細胞学形態学的検索、細菌学的検索など総合的な最終診断を行ないます。
医師たちがつどい、学び、教え、今後の治療に繋げるために、症例カンファレンス(CPC)が開かれます。このCPCへ必要で大切な情報提供を行なう業務を病理科で担当しています。
免疫染色検査 (乳腺エストロゲン、プロゲステロン、Her2評価分析)
乳がんの治療に欠かせないエストロゲン、プロゲステロン、ハーセプチン試験年間150件以上を行っています。
乳がんは、卵巣ホルモンであるエストロゲン、プロゲステロンの影響を受けるものが多く見られます。乳がんがこのホルモンの感受性を調べることでホルモン治療が有効化否かを調べ治療効果が期待できるかどうか事前じ判断します。試験切除された組織を用いて事前に調べます。陽性であればホルモン療法が有効と判断され治療が開始されます。また、ハーセプチン試験も同様に組織免疫検査で陽性であれば治療が開始されます。
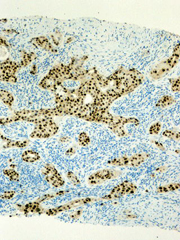
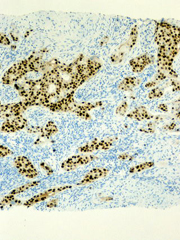

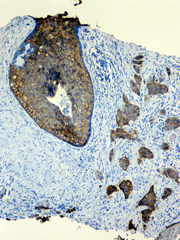
腎蛍光抗体法

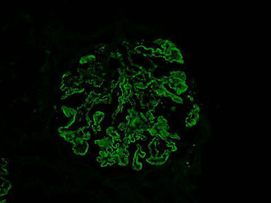
FITCラベルの抗ヒトIgGによる蛍光抗体染色(蛍光顕微鏡による撮影)
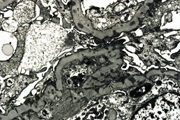
電子顕微鏡的診断


医師紹介
岡山大学大学院 医歯薬学総合研究科教授
松川 昭博(非常勤)

- 卒業年
- 昭和62年
- 資格
- 病理解剖認定医
日本病理学会認定病理医
日本臨床細胞学会細胞診指導医
病理研修指導医
佐藤 明(非常勤)

- 卒業年
- 昭和53年
- 資格
- 病理解剖認定医
日本病理学会認定病理医
日本臨床細胞学会細胞診指導医

